О сайте
Цель создания этого сайта - помочь избавиться от этой гадости, под названием Геморрой. Раньше я тоже был страдальцем, таким же как и вы. Я собрал ценные материалы, которые помогут вам.
Геморрой кровь из заднего прохода
Почему идет кровь из заднего прохода, причины у мужчин и женщин

Кровь из заднего прохода — распространенный симптом, который может возникать в любом возрасте как у мужчин, так и у женщин. Кровотечение может быть обильным или незначительным, но в любом случае вас оно должно насторожить и заставить обратиться за медицинской помощью в государственное учреждение или частную клинику.
Причины появления крови
Когда люди слышат о кровотечении из заднего прохода, они думают, что кровь должна в буквальном смысле литься из анального отверстия. Такое, конечно, случается, но это уже крайнее проявление заболевания, которое требует оказания срочной медицинской помощи, преимущественно — хирургической. Чаще всего человек обнаруживает кровянистые следы на туалетной бумаге или в каловых массах. Но даже такая незначительная кровопотеря должна вас насторожить.
Распространенные причины появления крови из заднего прохода:
 анальные трещины;
анальные трещины;- полипы кишечника;
- геморрой;
- злокачественная опухоль кишечника;
- желудочное кровотечение (будет темная кровь или кровавые сгустки в кале);
- травмы анального отверстия вследствие запоров и прохождения чрезмерно твердых каловых масс по прямой кишке;
- кишечные инфекции;
- неспецифический язвенный колит.
Точная причина кишечного кровотечения может быть установлена только после осмотра пациента и проведения определенных диагностических процедур. Многие люди воспринимают кровь из ануса слишком спокойно, считая что так протекает только обычный геморрой. Даже если причина кровотечения из кишечника кроется в увеличении геморроидальных узлов, необходимо посетить проктолога и начать лечение. Даже простой геморрой несет в себе угрозу для жизни и здоровья, особенно если он прогрессирует в течение долгих лет и склонен часто рецидивировать.
Обследование при кровотечении из заднего прохода
Основные методы диагностики кишечных кровотечений — это колоноскопия и ирригоскопия. Эти способы исследования наиболее информативны в отношении заболеваний кишечника, включая онкологические патологии. Дополнительно могут назначаться лабораторные исследования кала, анализы крови, ультразвуковые, рентгенологические методы диагностики органов пищеварения, которые помогают выявить сопутствующие заболевания, вызывающие выделение крови из заднего прохода.
Колоноскопия: показания, возможности обследования
Колоноскопия — это эндоскопическое исследование, которое позволяет осмотреть толстый кишечник. Процедура проходит с использованием фиброколоноскопа: его вводят в прямую кишку и острожно продвигают, подавая воздух, который расправляет кишечные стенки.

Колоноскопия с успехом используется для диагностики полипов, язвенного колита, болезни Крона, злокачественных опухолей. Исследование позволяет просматривать весь толстый кишечник, делать снимки подозрительных участков и проводить забор тканей для проведения гистологического анализа в дальнейшем.
В ходе колоноскопии специалисты часто удаляют патологические новообразования небольшого размера, в частности полипы, которые перерождаются в рак и сопровождаются кровопотерей. Также в ходе процедуры можно остановить кишечное кровотечение и извлечь посторонний предмет, травмирующий стенки толстой кишки.
Колоноскопия не проводится при анальных трещинах, в острой фазе геморроя, при риске прободения стенки кишки. Исследование рекомендовано проводить с профилактической целью 1-2 раза в год для раннего выявления колоректального рака. Но к колоноскопии необходимо правильно подготовиться, в частности — очистить кишечник и соблюдать диету в течение 5-7 дней, которая исключает образование газов во время диагностической процедуры.
Ирригоскопия: когда проводится и с какой целью?
Ирригоскопия — это еще один метод диагностики при кровотечении из анального отверстия. Относится к рентгенконтрастным исследованиям. Ирригоскопия позволяет выявить объемные опухоли, обнаружить воспаление, рубцовые изменения, свищи, полипозные разрастания, раковые новообразования. Метод способен установить истинную причину появления крови в заднем проходе и как можно скорее начать эффективное лечение.
В плановом порядке подготовка к ирригоскопии подразумевает постановку очистительных клизм, соблюдение бесшлаковой диеты за 4-7 дней до исследования, прием слабительных препаратов. Но в экстренном режиме, когда появляется выраженное кишечное кровотечение, прием послабляющих средств и клизмирование запрещаются.
Анальная трещина — распространенная причина появления крови из ануса
Анальной трещиной называют повреждение слизистой ткани заднего прохода. Нарушение распространено в проктологической практике и выявляется очень часто среди пациентов с геморроем и другими воспалительными заболеваниями прямой кишки.
Размер трещины обычно не превышает одного сантиметра, но несмотря на это заболевание требует своевременного лечения. В особо тяжелых случаях приходится даже прибегать к помощи хирургов-проктологов. Если анальную трещину не лечить, она может способствовать дистрофическим изменениям тканей, формированию полипов и усилению воспалительного процесса.
Причины появления анальных трещин:
- хронические запоры;
- малоподвижный образ жизни;
- лишний вес;
- травмы ануса;
- хроническое воспаление толстого кишечника (геморрой, проктит, энтероколит).
Как же проявляется анальная трещина? Не заметить ее сложно. Основной признак болезни — резкая болезненность трещины ануса. При попадании на нее естественных выделений возникает выраженный дискомфорт. Мочевина еще больше разъедает ткани, способствуя прогрессированию воспалительного процесса. После дефекации возникает тонические сокращения сфинктера, что не дает анальной трещине зажить и полностью исчезнуть. Спазм нарушает кровообращение в тканях, окружающих анальное отверстие, поэтому регенерации замедляется, а возле трещины начинают формироваться грануляции.

Болезненные ощущения вынуждают больного умышленно избегать дефекации, что ведет к интоксикации, хроническим запорам и обострению геморроя. Через 4-5 недель трещина переходит в хроническую стадию, ее края утолщаются, рубцуются, возникает характерный «сторожевой бугорок», из которого в дальнейшем могут формироваться анальные полипы.
Кровянистые выделения при трещине в области ануса отличаются скудностью. Чаще всего больные обнаруживают следы крови на туалетной бумаге или в каловых массах. Хроническая анальная трещина иногда сопровождается анальным зудом. При длительном сидении больные чувствуют дискомфорт, не могут долго заниматься рабочими делами и пребывать в одном и том же положении тела.
Какое обследование назначают при анальной трещине?
При неглубоких и небольших трещинах ануса проктологи проводит пальцевой способ диагностики. Но если трещина сильно заметна, кровоточит, то данный способ не используется с предварительным обезболиванием.
Инструментальная диагностика при спазме сфинктера и сильной боли на фоне незаживающей анальной трещины не проводится. При обильном кровотечении могут назначаться такие исследования, как аноскопия, ректороманоскопия, но только с применением качественного обезболивания.
Как лечат анальную трещину?
В 70% случаев анальная трещина хорошо поддается терапевтическому лечению. Специалисты устраняют спазмированность сфинктера и запоры, обеспечивают быстрое заживление тканей. Из рациона больного исключают остроты, пряности, жирное, бобовые, алкоголь. Местно назначают теплые противовоспалительные ванночки с перманганатом калия, ромашкой, используют ботулинистический токсин, который нарушает нервную проводимость и снимает спазм сфинктера прямой кишки. Применяют свечи с гормонами, анестетиками, облепиховым маслом. При неэффективности терапевтического лечения анальную трещину иссекают хирургическим путем.
Кровотечение из прямой кишки — один из признаков геморроя
Кровь из заднего прохода — один и основных признаков геморроя — заболевания, при котором происходит патологическое расширение геморроидальных узлов и их выпадение из прямой кишки. Кровотечение может возникать каждый раз после акта дефекации. Если кровь до конца не выходит вместе с испражнениями, то в следующий раз вы ее заметите в кале, но уже в виде сгустков. Слизистые выделения из гроздьев геморроя раздражают кожу и приводят к анальному зуду.
Причины развития геморроя:
- повышение внутрибрюшного давления во время запоров, родовой деятельности, поднятия тяжестей;
- малоподвижный образ жизни;
- застой крови в органах малого таза;
- злоупотребление острыми блюдами, алкогольными напитками.

Современная проктология может предложить людям, страдающим геморроем и кишечными кровотечениями, эффективные способы лечения. Сначала больным проводят консервативную терапию. Назначают местные препараты, чаще всего в виде ректальных свечей. В состав лекарственных средств входят гемостатические компоненты, позволяющие быстро остановить кровотечение, а также обезболивающие, противовоспалительные составляющие.
Но местное лечение геморроя необходимо обязательно проводить на фоне соблюдения диеты. В рационе питания должно быть много клетчатки, которая эффективно избавляет от запоров — распространенной причины расширения геморроидальных узлов. Запрещено принимать алкоголь и острую пищу, потому что она раздражает кишечник и усиливает симптомы воспалительного процесса.
Хирургические способы лечения геморроя:
- электрокоагуляция: в ходе аноскопии электродом коагулируют геморроидальный узел, после чего его ткани погибают и со временем отпадают;
- склеротерапия: в расширенный геморроидальный узел доктор вводит средство, которое приводит к спаданию его стенок, что позволяет устранить геморрой I-III степени;
- латексное лигирование: на ножку расширенного гемороидального узла надевают кольцо, вследствие чего нарушается кровообращение и ткани геморроя отмирают;
- геморроидэктомия: в ходе операции доктор проводит удаление геморроидальных расширенных сосудов, после чего рану обычно ушивают.
Рак прямой кишки и кровотечения из анального отверстия
Рак прямой кишки считается наиболее распространенным заболеванием среди всех злокачественных патологий, поражающих желудочно-кишечный тракт. Основной признак болезни — кишечное кровотечение. Рак данного вида диагностируется, как правило, на поздних стадиях, когда даже радикальные хирургические методы лечения малоэффективны. Связана поздняя диагностика с нежеланием больных проходить обследование, некоторые методы из которого требуют от пациентов преодоления собственного стеснения.
Что может провоцировать развитие рака кишечника?
До сих пор специалисты не могут выделить точные причины формирования злокачественных опухолей в слизистой прямой кишки. Но считается, что онкологические заболевания развиваются вследствие длительного воздействия следующих неблагоприятных факторов:
- чрезмерное употребление жирной, жареной пищи, богатой канцерогенами;
- низкое содержание клетчатки в рационе питания;
- хронические воспалительные процессы в кишечнике (проктит, язвенный колит, геморрой, полипы);
- злоупотребление алкоголем;
- лучевая нагрузка на организм.
Чаще всего рак прямой кишки прогрессирует на фоне полипов, расположенных в области анального отверстия, на слизистой кишечника. Эти патологические новообразования имеют высокий онкогенный риск и быстро озлокачествляются без своевременного хирургического лечения.
На ранних стадиях рака прямой кишки больные не замечают никаких изменений. И только в разгар болезни возникают следующие признаки:
 проблемы со стулом: при раке кишечника могут быть как запоры, так и поносы;
проблемы со стулом: при раке кишечника могут быть как запоры, так и поносы;- кровотечение из заднего прохода, капли крови на туалетной бумаге и в каловых массах;
- снижение аппетита;
- стремительное похудание;
- «карандашный» стул;
- боли в пояснице, внизу живота.
Лечение рака прямой кишки
Методика лечения злокачественной опухоли прямой кишки подбирается индивидуально, с учетом стадии рака, возраста и состояния больного. Если причина заболевания — озлокачествление полипов, то их удаляют посредством электрокоагуляции. Сама же опухоль также подлежит резекции вместе с частью прямой кишки. В дальнейшем возможно проведение реконструктивной пластической операции, которая восстановит удаленный орган и утраченные функции.
При небольшом размере опухоли ее можно удалять через лапароскопический доступ, что значительно сокращает период реабилитации и помогает избежать массивной кровопотери. Если больной обращается к специалистам на поздней стадии болезни, когда рак пророс в соседние ткани, появились метастазы в лимфатической системе, то хирургическое лечение сочетают с химиотерапией, лучевой терапией, добиваясь избавления от всех раковых клеток в организме больного.
Какова бы ни была причина появления крови в заднем проходе, вы должны незамедлительно пройти обследование и выяснить, что спровоцировало кровотечение. Этот симптом может говорить о развитии многих заболеваний, самым грозным из которых является рак. И от того, в какой стадии вы обратитесь за помощью, зависит прогноз на дальнейшую жизнь.
bezboleznej.ru
Геморрой кровь из заднего прохода

Автор: врач-терапевт Анна Денисова
Кровь из заднего прохода — это состояние, при котором вероятнее всего развивается серьезное заболевание.
Даже если спустя несколько дней кровь прекратит выделяться, это не означает, что заболевание прошло само и не требуется его лечить. Симптомы обязательно проявятся вновь, поэтому нельзя пускать все на самотек.
Кровь из заднего прохода: причины
Можно выделить главные причины, по которым из заднего прохода выступает кровь.
Патология развивается из-за того, что происходит варикозное расширение вен. Кровь выделяется сразу после опорожнения, увидеть ее можно на нижнем белье или туалетной бумаге.
Все дело в том, что каловые массы повреждают геморроидальные шишки. Даже не смотря на то, что больной испытывает испуг при виде крови, болезненных ощущений он не ощущает.
В прямой кишке трещины
Возникнуть дефект прямой кишки может потому, что каловые массы слишком плотные. При дефекации или непосредственно после этого происходит выделение алой крови, при этом, человек ощущает сильную, резкую боль. Часто при выполнении тяжелой работы или в момент поднятия тяжести, может выделяться кровь. Предположить, что действительно имеется трещина, можно в том случае, если кровотечение и боль есть, а геморроидальные шишки отсутствуют. Кровотечение и в этом и в предыдущем случае не смешивается с каловыми массами. Слизь полностью отсутствует.
Полипы в кишечнике
Полипы — это доброкачественные образования, растут они на коже или на широком основании. На протяжении длительного времени полипы могут ни как себя не проявлять, в исключительных случаях у больного наблюдается запор. Главная опасность таких образований заключается в том, что они могут перерасти в злокачественную опухоль. Верхняя поверхность может слегка кровоточить, причем размер повреждения зависит от того, каков размер образования.
В толстой кишке рак
В начале развития заболевания пациенты ощущают незначительный дискомфорт, частота позывов на дефекацию учащается, с заднего прохода выделяется слизь. Чем запущеннее стадия заболевания, тем больше выделений крови, больного беспокоят частые запоры, в копчике сильная боль. Пациент может самостоятельно заподозрить, что у него развивается опухоль, по выделениям коричневого цвета, которые смешиваются с фекалиями.
При развитии такого состояния на стенках кишечника образуются небольшие мешочки или выпячивания, как их называют многие. Врачи отмечают, что патология развивается из-за того, что стенки кишечника ослаблены. Дивертикулы могут протекать бессимптомно, но только до тех пор, пока не возникнет воспалительный процесс.
По мере того, как человек стареет, отмечается хрупкость сосудов. В толще слизистой кишечника могут слегка увеличиваться кровеносные сосуды. Из заднего прохода выделяется кровь, при этом нет болезненного ощущения. Однако кровотечение из заднего прохода может длиться достаточно долго.
Существует несколько симптомов по которым можно определить развитие инфекций: стул жидкий, с небольшими примесями крови, тошнота и рвота, температура тела повышается. Причин развития подобного состояния много, самые распространенные — амебиаз, дизентерия.
Кровь из заднего прохода причины: диагностика
Выделяют несколько случаев, когда ни в коем случае нельзя оттягивать визит к специалисту, так как результат может оказаться плачевным. Если из анального отверстия идет кровь в большом количестве, на протяжении длительного времени, обязательно вызовите скорую помощь. Еще одни симптомы, на которые также стоит обратить внимание и быстро среагировать — рвота, боль в желудке, головокружение.
Даже если выделения крови вам кажутся незначительные, все равно посетите врача. Подобными проблемами занимается врач-проктолог. Для того чтобы выявить точную причину развития подобного состояния необходимо провести полное обследование.
Итак, пациентам проводят следующие исследования:
Благодаря ректоскопии можно полностью исследовать всю нижнюю часть кишечника. Исследование позволяет выявить наличие анальных трещин, геморроя и прочих заболеваний.
Колоноскопия — дает полную информацию о состоянии толстого кишечника по всей его длине.
Лапароскопия — проводится полное исследование кишечника и желудка.
Помимо исследований перечисленных выше, потребуется сдать анализы, которые также помогут выявить причину кровотечения из заднего прохода.
Кровь из заднего прохода: лечение
При появлении крови из заднего прохода даже в незначительном количестве, необходимо как можно скорее посетить медицинское учреждение. Специалист проведет полную диагностику, возьмет необходимые анализы, и только после этого назначит соответствующее лечение. Терапия будет зависеть от того, что послужило развитию подобного состояния.
Для лечения анальной трещины необходимо нормализовать работу желудочно-кишечного тракта, для того чтобы каловые массы были нормальной консистенции и не раздражали задний проход. Достичь этого можно употребляя в пищу продукты с большим содержанием клетчатки. Также врачи утверждают, что необходимо пить как можно больше жидкости. В запущенных случаях необходимо принимать слабительные препараты. Помимо всего вышеперечисленного, рекомендуется использовать мази, для того чтобы трещины в анальном отверстии зажили как можно быстрее.
Дивертикулез – борьба с заболеванием основана на устранении воспалительного процесса, в результате которого в прямой кишке возникают кровотечения. Если после лечения лекарственными препаратами нет положительного результата, необходимо провести операционное вмешательство.
Полипы – избавиться от образований можно только с помощью хирургической операции. Но в том случае, если заболевание передается по наследству, вероятность того, что спустя некоторое время они возникнут вновь, высока.
Избавиться от опухоли можно исключительно путем операции. Чем раньше пациент обратился в медицинское учреждение, тем меньше серьезных последствий будет в итоге. Все дело в том, что на ранней стадии развития заболевании оно легко поддается лечению, независимо от того, злокачественная опухоль или нет.
При развитии варикозного расширения вен действия врача будут направлены одновременно в несколько направлениях:
1. Необходимо принимать препараты, для того чтобы работа печени нормализовалась.
2. При появлении изжоги ее необходимо устранять.
3. После возникновения сильного кровотечения необходимо воспользоваться специальными баллонами, после введения их в пищевод они будут надуваться. После нескольких таких процедур удастся избавиться от кровотечения.
Геморрой – после возникновения заболевания кровь выделяется достаточно редко, именно поэтому бороться с заболеванием можно с помощью лекарственных препаратов.
Благодаря местному лечению можно снять воспалительный процесс, а значит кровотечение остановится. Для того чтобы снять боль, применяются мази.
Кровь из заднего прохода: народные средства
Избавиться от кровотечения можно не только лекарственными препаратами, но и народными средствами. Но возможность их применения необходимо предварительно обсудить со своим лечащим врачом.
При геморрое снять воспаление и устранить кровотечение можно при помощи травяной мази. Для того чтобы ее приготовить возьмите в равных количествах следующие лекарственные травы: водяной перец, кору дуба, льнянку обыкновенную. Все смешайте и добавьте свиное сало. Затем емкость ставится на медленный огонь и варится в течение 12 часов, но постоянно помешивайте ее. Готовую мазь необходимо процедить. Средство нанесите на ватный тампон, после чего аккуратно введите его в задний проход, оставьте там, на 4 часа.
Хорошими противовоспалительными и кровоостанавливающими свойствами обладает следующий сбор. Для того чтобы его приготовить возьмите следующие лекарственные травы: тысячелистник, пижму, почки от черного тополя, девясил, анис. Предварительно высушите каждое растение и мелко измельчите. От общего сбора отделите одну столовую ложку, залейте одним литром кипятка, поставьте настаиваться на 20 минут. Затем три раза в день пейте лекарство, по 1/3 стакана.
Кровь из заднего прохода: профилактика
Для того чтобы избежать таких неприятных заболеваний, как геморрой, опухоль и прочее, необходимо соблюдать основные правила профилактики:
1. Избегайте запоров, не нужно часто пользоваться слабительными препаратами и клизмами, достаточно правильно питаться.
2. Каждый день перед сном проводите минут 10 в прохладной воде, это позволит улучшить кровообращение. В воду можно добавлять лекарственные настойки из трав.
3. Следите за своим весом.
4. Следите за личной гигиеной. Каждый раз, после того как кишечник опорожнился, подмывайте задний проход, делать это можно даже гигиеническими салфетками.
5. Не стоит поднимать слишком тяжелые предметы. При наличии заболеваний в заднем проходе может произойти выпадение прямой кишки, а тяжесть только даст толчок этому.
6. Двигайтесь как можно больше. Если у вас сидячая работа и без этого просто ни как, приобретите твердый стул. Сидя на мягком предмете вероятность появления геморроя высока.
7. Занимайтесь спортом, плаванием, гимнастикой.
8. Приобретайте умеренно обтягивающую одежду, от плотно прилегающих джинсов и брюк откажитесь.
9. Старайтесь не находиться в бане долго.
Относитесь внимательно к своему здоровью, при возникновении даже незначительного дискомфорта обращайтесь в медицинское учреждение.
© 2012—2017 «Женское мнение». При копировании материалов — ссылка на первоисточник обязательна! Контактная информация:
Главный редактор портала: Екатерина Данилова
Электронная почта: zhenskoe-mnenie@mail.ruТелефон редакции: +7 (926) 927 28 54Адрес редакции: ул. Сущевская д. 21Информация о размещении рекламыПричины кровотечения из заднего прохода, что делать при появлении крови из прямой кишки
Кровь, выделяющаяся из анального отверстия — это симптом, редко остающийся незамеченным. Даже небольшая порция крови, появившаяся однократно, настораживает больного, а обильная кровопотеря может подвергнуть его жизнь опасности.
Причины кровотечения из заднего прохода могут быть незначительными, а могут свидетельствовать о тяжелой патологии внутренних органов.
Когда нужно срочно вызвать скорую помощь?
- если кровотечение обильное и не прекращается
- если кровотечение сопровождается кровавой рвотой
- если кровотечение сопровождается выделением крови из носа, образованием синяков и гематом
- если кровотечение сопровождается ухудшением общего состояния
- если параллельно с кровотечением повышается температура и интенсивные боли в животе
Причины кровотечения из заднего прохода
Заболевания органов пищеварения:
- язва желудка и 12-перстной кишки и эрозивный гастрит
- варикозное расширение вен пищевода при тромбофлебите вены селезенки или при циррозе печени
- опухоли — колоректальный рак
- туберкулез кишечника
- полипы кишечника
- дивертикулез кишечника
- болезнь Крона, неспецифический язвенный колит
- геморрой, трещины заднего прохода
Боли в животе, лихорадка, иногда – высыпания на коже
Воспалительные изменения в анализе крови, часто – выделение возбудителя при анализе кала
Язва желудка и 12-перстной кишки и эрозивный гастрит
Язвенная болезнь, вызываемая бактериями, протекает волнообразно. Периоды относительного благополучия сменяются обострениями. Если язвенный дефект или эрозия при гастрите небольшие, то они могут проявляться лишь «голодными» болями или болью сразу после еды. Со временем язва разрастается в ширину и вглубь, в итоге пробуравливая стенку желудка или кишки. Если повреждается кровеносный сосуд, то может возникнуть обильное и опасное для жизни кровотечение.
Диагностику и одновременно лечение проводят с помощью гастроскопии: язвенный дефект находят и прижигают. После нормализации состояния проводят лечение воспаления в желудке и выведение вредных бактерий.
Геморроем страдает две трети людей старше 45 лет. Причина болезни – варикозное расширение вен прямой аноректальной области. Эти вены могут расширяться снаружи заднего прохода и внутри прямой кишки. Чаще всего эти два варианта сочетаются.
- зуд в заднем проходе
- выделение крови алого цвета при дефекации
- видимое выпадение узлов при натуживании или в покое
- выраженная боль при инфекции и тромбозе узла
Кровотечение при геморрое может быть разной интенсивности: от нескольких капель при дефекации до обильного выделения крови, ухудшающего общее состояние и вызывающего хроническую анемию.
В любом случае диагноз может поставить только проктолог, который проведет пальцевое исследование, ректоскопию или применит другие методы.
- Первым этапом всегда должна быть нормализация стула. Нужно избегать запоров и слишком частых дефекаций. Для этого применяют дробное питание, включают в рацион чернослив, кефир, свеклу и другие овощи с клетчаткой (см. диета при геморрое ). При отсутствии эффекта можно применять легкие слабительные на растительной основе (Мукофальк, Сенаде, пребиотики с действующим веществом Лактулоза, см. все слабительные средства при запорах )
- На начальных стадиях болезни возможно снятие симптомов лекарствами. С целью остановки кровотечения используют ректальные свечи (Натальсид, Проктозан см. свечи от геморроя ). Для снятия болевых ощущений используют обезболивающие препараты (мази от геморроя )
- В случае прогрессирования болезни используют склеротерапию и хирургические методы лечения. Эффект от операций хороший, но риск рецидивов сохраняется (см. наружный геморрой: лечение. внутренний геморрой ).
Анальная трещина
Деликатная проблема трещин заднего прохода встречается в основном у страдающих запорами людей. Задержка стула, твердый стул в сочетании с раздражением аноректальной области мылом и средствами гигиены чревато микроразрывами кожи и слизистой.
В результате каждый поход в туалет превращается в пытку. Боязнь дефекации вызывает психологические запоры, порочный круг замыкается. Главные симптомы анальной трещины: кровь в стуле и ярко выраженные боли при опорожнении кишечника. Врач ставит диагноз после обнаружения трещины в месте перехода слизистой прямой кишки в кожу.
Лечение анальной трещины
- Нормализация стула. Лучший способ – диета, богатая клетчаткой, с достаточным количеством жидкости. В некоторых случаях рекомендуются растительные слабительные.
- Применение мазей с нитроглицерином или блокаторов кальциевых каналов
- Блокада (обезболивание) для разрыва порочного круга. После исчезновения боли стул нормализуется, трещина заживает.
- Хирургическая коррекция сфинктера (устранение его спазма)
Воспалительные заболевания кишечника — неспецифический язвенный колит и болезнь Крона
Два этих заболевания очень схожи между собой, носят хронический характер и проявляются воспалением, язвами и нарушением функции кишечника.
Проявления НЯК и болезни Крона
- боль (чаще по всему животу или слева внизу)
- многократный жидкий стул при НЯК и запоры при болезни Крона
- выделения крови с калом (от капли до массивных кровотечений), иногда с примесью гноя
- внекишечные проявления: артриты, дерматиты, заболевания печени
При подтверждении одного из этих заболеваний с помощью колоноскопии и биопсии необходимо начать лечение. Обе болезни, а особенно неспецифический язвенный колит. могут приводить к образованию злокачественных опухолей. Помимо этого язвы могут разрастаться и вызывать разрыв стенки кишечника, кровотечение и перитонит, что несет прямую угрозу для жизни.
Основным компонентом лечения заболеваний является преднизолон. Он снимает воспаление и блокирует атаку собственных иммунных клеток на кишечник. В дополнении к нему применяют диету, обезболивающие, антидиарейные средства. При обширных поражениях кишечника приходиться оперативно удалять часть органа, покрытую язвами. После операции требуется длительная реабилитация и применение гормональных препаратов.
Варикозное расширение вен пищевода
Нарушение кровообращения в печени при циррозе, гепатитах, опухолях и паразитарных болезнях приводят к тому, что давление в остальных венах организма повышается. В том числе и в венах пищевода и желудка. Заболевание долго не дает о себе знать, проявляется обычно на далеко зашедших стадиях.
Проявления варикозно расширенных вен пищевода:
- изжога, отрыжка, тяжесть после еды
- боли в области печени
- кровотечение (рвота алой кровью, при дефекации – стул темного цвета)
Кровотечение обычно возникает после переедания или физической нагрузки. Чаще всего объем крови незначительный, но ее регулярная потеря приводит к анемии. Иногда кровотечение обильное.
- лечение основного заболевания печени
- антациды (для уменьшения изжоги и повреждения пищевода)
- при обильных выделениях – введение специального раздувающегося баллона в пищевод, чтобы остановить кровотечение
- оперативное лечение портальной гипертензии (создание искусственных связей между венами печени)
Полипы кишечника
Полип – разрастание слизистой оболочки кишечника, возвышающееся над его поверхностью. Могут быть случайной патологией, а могут носить наследственный характер (в этом случае обнаруживается сразу несколько разрастаний). Маленькие образования обычно никак не дают о себе знать и случайно обнаруживаются при колоноскопии.
Семейный (наследственный) полипоз проявляется болями в области кишечника, частым стулом и примесью крови в кале. Он особенно опасен высоким процентом перехода полипа в рак (примерно в одной трети случаев)
Лечение полипов кишечника возможно только оперативным путем. Очень важно провести исследование удаленного разрастания, чтобы исключить рак. При семейном диффузном полипозе очень часто полипы появляются снова, поэтому периодически операцию приходится повторять.
Опухоли органов пищеварения
Опухоли желудка и кишечника очень часто проявляют себя впервые именно примесью крови в кале или кровотечением. В зависимости от локализации новообразования будет различаться цвет и количество крови: чем ниже находится источник, тем алее и ярче будут выделения.
При раке кишечника и пищевода кровь имеет темный цвет, часто сопровождаясь кровавой рвотой. Другими симптомами опухолей органов пищеварения являются боль, диарея или запоры, признаки кишечной непроходимости и общие симптомы рака (похудание, слабость, анемия).
Диагностируют опухоли с помощью КТ, МРТ, колоно- и ректоскопии. При своевременной диагностике новообразования поддаются хирургическому удалению и успешно лечатся химиотерапией. Опухоли кишечника, например, развиваются годами и десятилетиями, поэтому имеют хороший прогноз на ранних стадиях. Но к сожалению, онкология на ранних стадиях редко обнаруживаются, только случайно при обследовании по другому поводу, поскольку сначала мутация клеток и рост опухоли протекают бессимптомно, поэтому человек не обращается к врачу своевременно.
Дивертикулез кишечника
Анатомические особенности кишечника и хронические запоры – причина еще одного неприятного заболевания. Дивертикулез кишечника – выпячивание слизистой стенки кишки через ее наружный слой. Представить это можно в виде пузыря, образовавшегося снаружи кишечника. Содержимое этой полости плохо опорожняется. Со временем там возникает воспаление (дивертикулит). Это может осложниться кровотечением, прорастанием кишки и перитонитом.
Признаки начинающегося дивертикулита:
- боли в животе, особенно слева внизу
- кровотечение из заднего прохода
- иногда – повышение температуры
Главной задачей в лечении дивертикулита является снятие воспаления и остановка кровотечения. Очень часто приходится прибегать к операции по удалению части инфицированной кишки. Так как обычно дивертикулы бывают множественные, нужно пройти колоноскопию на предмет обнаружения других выпячиваний.
Кишечные и другие инфекции
Многие инфекционные болезни пагубно сказываются на кишечнике, приводя к образованию язв, эрозий и воспалительным изменениям. Часто при этом возникают кровотечения, порой очень обильные. Так, дизентерия начинается с обильного водянистого стула, а затем появляются редкие дефекации с примесью слизи и крови. Брюшной тиф диагностируется при высокой температуре, характерной сыпи на животе и появлении темного стула из-за кровотечения. Всевозможные геморрагические лихорадки проявляются жаром и кровотечениями во многих органах. Лечение большинства таких инфекция проводится в стационаре с применением антибиотиков, вливанием жидкости для восстановления водного баланса и препаратов, поддерживающих функцию органов.
Заболевания крови
При патологии костного мозга и периферической крови, когда в общем анализе появляется анемия, недостаток иммунных клеток и тромбоцитов, а в пунктате костного мозга есть опухолевые клетки. При заболеваниях крови симптомы делятся на три группы:
- симптомы анемии (бледность, слабость, слабые волосы и ногти, зябкость, чувство нехватки воздуха)
- симптомы недостатка лейкоцитов (частые бактериальные, вирусные и грибковые заболевания)
- симптомы нехватки тромбоцитов (кровотечения из носа, сильное кровотечение из заднего прохода после трудной дефекации, беспричинное появление мелких и крупных синяков, излитие крови в полости суставов и органов)
Причиной таких симптомов является замещение «хороших» кровяных клеток на плохие, опухолевые, то есть бластные. Эти бластные клетки не выполняют необходимые функции. Для устранения всех симптомов необходимо лечение цитостатиками. При сильных кровотечениях часто требуется переливание препаратов крови.
Что делать при кровотечении из заднего прохода?
Если вы обнаружили незначительное количество крови в кале, то необходимо посетить врача-терапевта или проктолога, не откладывая. Если кровотечение обильное, и оно сопровождается ухудшением состояния, то нужно срочно вызвать скорую помощь.
Врач проведет ряд исследований для определения источника кровотечения:
- Ректоскопия – исследование нижних отделов пищеварительного тракта. Можно обнаружить анальные трещины, геморрой и образования в прямой и части сигмовидной кишки
- Колоноскопия – более развернутое эндоскопическое исследование, позволяющее увидеть все изменения в толстой кишке
- Ирригоскопия – обследование с помощью рентгена и контрастного вещества, вводимого в кишечник для получения четкого изображения.
- Гастродуоденоскопия – исследование с помощью эндоскопа желудка и 12-перстной кишки. Часто используют аппарат для взятия биопсии и прижигания язвенных дефектов.
- Лапароскопия и полостная операция – одновременно диагностическая и лечебная процедура, позволяющая полностью осмотреть полость живота, взять на анализ жидкость и провести биопсию подозрительного участка.
При многих заболеваниях врач рекомендует сдать анализ кала на скрытую кровь. Очень часто бывает, что видимого кровотечения нет, но вместе со стулом выделяется микроскопическое количество крови. При положительном результате теста нужно применить вышеперечисленные методов диагностики для обнаружения патологии. Лечение кровотечения заднего прохода напрямую зависит от его источника.
Кровотечение в заднем проходе – далеко не всегда грозный симптом. Но он является абсолютным поводом для обращения к врачу и внимательного отношения к своему здоровью.
При каких заболеваниях выделяется кровь из заднего прохода
1 Причины появления крови
Кровь из заднего прохода — это не самостоятельное заболевание, а симптом. Кровянистые выделения из заднего прохода могут наблюдаться при следующих заболеваниях:
- геморрое в стадию обострения;
- трещинах прямой кишки;
- колоректальном раке;
- болезни Крона;
- не специфическом язвенном колите;
- тромбофлебите вен селезенки;
- язве 12-й кишки;
- сальмонеллезе;
- дизентерии;
- брюшном тифе;
- вирусных заболеваниях (энтеровирусной инфекции. ротавирусной инфекции);
- паразитарных заболеваниях;
- геморрагической лихорадке.
Данная патология может развиваться как у мужчин, так и у женщин. Чаще всего кровотечение из прямой кишки выявляется в зрелом возрасте. Все вышеперечисленные заболевания формируются при наличии определенных факторов. Они включают в себя запоры, неправильное питание, отягощенную наследственность, гиподинамию, инфицирование кишечника бактериями и вирусами, употребление алкоголя, контакт с канцерогенными веществами, употребление некачественной пищи и воды.
Реже кровь из заднего прохода является симптомом лейкемии, тромбоза брыжеечных вен, инфекций, передающихся половым путем, туберкулезной инфекции. В большинстве случаев кровь появляется при испражнении. Она может быть перемешана с калом, выделяться до или после дефекации или же кровь находится поверх каловых масс. Причины кровотечения из заднего прохода могут быть установлены только после лабораторного и инструментального исследования.
2 Геморрой
Кровь из заднего прохода нередко обусловлена геморроем. Данная патология развивается вследствие нарушения оттока венозной крови. На фоне этого вены в области прямой кишки теряют эластичность, становятся извитыми и расширенными. При геморрое формируются геморроидальные узлы. Заболевание протекает в несколько стадий. На ранних стадиях узлы не выходят из анального отверстия наружу (внутренний геморрой). При прогрессировании заболевания узлы около анального отверстия можно обнаружить визуально. Предрасполагающими факторами развития геморроя являются:
- погрешности в питании;
- сидячая работа;
- гиподинамия;
- застой крови в малом тазу;
- лишний вес;
- частые запоры;
- тяжелая физическая работа;
- стресс.

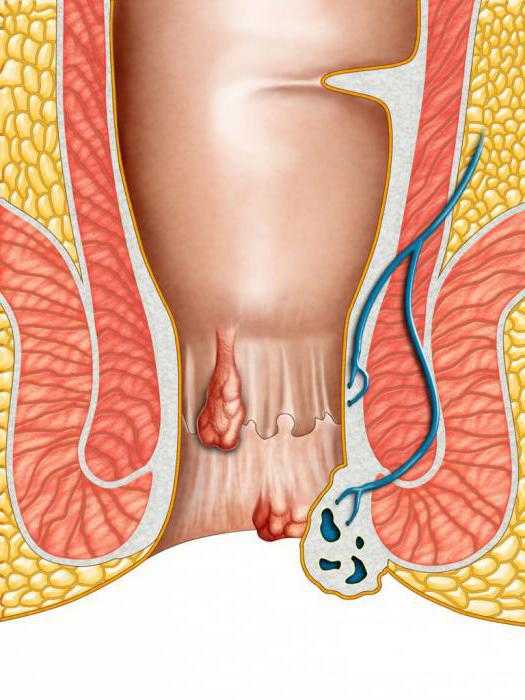
Очень часто геморрой сочетается с анальными трещинами. Кровь из заднего прохода при геморрое беспокоит больного только в период обострения заболевания. При геморрое из заднего прохода идет кровь алая. Она выделяется в момент опорожнения кишечника или после него. Чаще всего кровь обнаруживается не в самом стуле, а на его поверхности. Объем крови небольшой. Реже в кале обнаруживаются сгустки крови. При частых кровотечениях возможно развитие анемии. Дополнительные симптомы заболевания включают в себя ощущение инородного тела в заднем проходе, зуд, запор, боли во время дефекации.
3 Анальные трещины
Причина может крыться в повреждении слизистой прямой кишки. Анальные трещины наряду с геморроем являются наиболее частой патологией прямой кишки. Кровотечение из заднего прохода встречается как при острых, так и при хронических трещинах. Трещиной называется продольный дефект слизистой заднего прохода. В большинстве случаев его величина составляет несколько сантиметров. Данная патология кишечника чаще всего обнаруживается у женщин в молодом возрасте (20-40 лет). Причины образования трещин различны. Основными этиологическими факторами являются:

Основными симптомами заболевания являются: болевой синдром, кровь с заднего прохода, нарушение стула (запор). Боль беспокоит в начале дефекации. Кровь выделяется в небольшом количестве. Она алого цвета. Чаще кровь обнаруживается в виде прожилок в каловых массах. Иногда кровь может появляться на нижнем белье. При отсутствии лечения острая трещина становится хронической через 3-4 недели. От хронического дефекта намного сложнее избавиться. В данной ситуации основной метод лечения хирургический.
4 Рак прямой кишки
Кровотечение из прямой кишки может указывать на наличие злокачественной опухоли (рака).

Раком прямой кишки называется злокачественная опухоль, которая образуется в конечном отделе толстого кишечника. Очень часто это грозное заболевание протекает под маской геморроя. В общей структуре опухолей желудка и кишечника рак прямой кишки занимает одну из лидирующих позиций. На его долю приходится до 45% всех новообразований органов ЖКТ. В настоящее время имеется тенденция к быстрому роста уровня заболеваемости. Каждый год выявляется более полумиллиона новых случаев этого заболевания. Нередко рак диагностируется уже на поздних стадиях, когда лечение малоэффективно.
СОВЕТ ОТ ГЛАВНОГО ГАСТРОЭНТЕРОЛОГА
Коротов С.В: «Я могу порекомендовать лишь одно средство для быстрого лечения Язвы и Гастрита, которое теперь рекомендуется и Минздравом. » Читать отзывы >>
Точная причина развития заболевания не известно. К предрасполагающим факторам относятся: нехватка в рационе клетчатки и пищевых волокон, употребление мяса в большом количестве, гиподинамия, контакт с канцерогенными веществами (индолом, скатолом), отягощенная наследственность, наличие полипов, инфицирование организма вирусом папилломы человека, курение, алкоголизм. Больные могут предъявлять жалобы на:
- появление крови в кале;
- задержку стула;
- выделение из заднего прохода гноя или слизи;
- частые позывы в туалет;
- недержание кала;
- тошноту;
- рвоту;
- вздутие живота;
- боли;
- общее недомогание;
- снижение массы тела.
Основной признак — кровотечение из прямой кишки. Кровь определяется в кале. Нередко она перемешана с ним, что является ценным диагностическим признаком. Реже кровь выделяется до дефекации. Почему идет кровь при раке прямой кишки? Появление этого симптома связано с повреждением слизистой кишки калом в месте расположения опухоли.
5 Болезнь Крона
У мужчин и женщин кровотечение из ануса может быть признаком болезни Крона. Если геморрой обусловлен патологией венозного аппарата кишки, то в данной ситуации поражается слизистая оболочка и подслизистая основа органов ЖКТ. Воспаление может затрагивать любой отдел. Болезнь Крона протекает в хронической форме. Чаще всего в процесс вовлекается подвздошная кишка. Симптомы заболевания часто выявляются в молодом возрасте (от 15 лет). Курение, частое употребление спиртных напитков, генетическая предрасположенность, повышенный аллергический фон — все это факторы риска развития болезни Крона.
МЫ РЕКОМЕНДУЕМ!
Для профилактики и лечения Заболеваний желудочно-кишечного тракта наши читатели советуют Монастырский чай. Это уникальное средство в состав которого входят 9 лекарственных трав полезных для пищеварения, которые не только дополняют, но и усиливают действия друг друга. Монастырский чай не только устранит все симптомы болезни ЖКТ и органов пищеварения, но и навсегда избавит от причины ее возникновения.
Заболевание проявляется следующими признаками:
- появлением крови в кале или обильным кровотечением;
- болью в различных отделах живота;
- диареей;
- нарушением сна.
При данной патологии нередко образуются язвы. Если язва кровоточит, в кале появляется кровь. Она может быть ярко-алого цвета или более темного в виде сгустков. Часто заболевание развивается у детей. При этом возможно отставание ребенка в физическом и половом развитии. Болезнь Крона опасна тем, что на фоне язвенных дефектов могут формироваться абсцессы, свищи. Кроме того, часто выявляются внекишечные симптомы заболевания.
6 Язвенный колит
Причиной того, что идет кровь из заднего прохода, бывает не только геморрой, трещины, рак и болезнь Крона, но и такое распространенное заболевание, как язвенный колит. При не специфическом язвенном колите страдает только слизистая толстого кишечника. В группу риска входят лица от 20 до 40 и от 60 до 70 лет. В развитии заболевания принимают участие следующие факторы: аутоиммунные нарушения, различные патогенные бактерии, генетическая предрасположенность, фактор некроза опухоли. Заболевание протекает с периодами ремиссии и обострения.

Кровотечение из заднего прохода является одним из самых частых симптомов в фазу обострения. Кровотечения возникают спонтанно во время прохождения кала по пораженному участку кишки. Кровь в данной ситуации обнаруживается на поверхности каловых масс. Чаще всего она алого цвета. Она не перемешана с калом. Нередко вместе с кровью в кале появляются другие патологические примеси (гной, слизь). Другими признаками язвенного колита являются: диарея, снижение веса, боль внизу живота, вздутие, незначительное повышение температуры тела, слабость, поражение глаз, миалгия.
7 Диагностические мероприятия
Перед тем, как лечить больного, требуется выявить причину кровотечения. Если идет кровь из заднего прохода, необходимо посетить врача. Это может быть общий хирург, терапевт или колопроктолог. Диагностика включает в себя:
- опрос больного;
- общий осмотр;
- пальпацию живота;
- проведение пальцевого ректального исследования;
- аноскопию;
- колоноскопию;
- ректороманоскопию;
- ФГДС;
- КТ или МРТ;
- ирригоскопию;
- исследование крови и мочи;
- анализ кала на скрытую кровь;
- анализ кала на наличие яиц гельминтов.
При необходимости (для исключения рака) может браться фрагмент тканей для гистологического исследования. С помощью ФГДС можно выявить язву желудка или 12-кишки. При этих заболеваниях также может выделяться кровь, но она свернувшаяся и имеет темный цвет. С помощью ректороманоскопии можно выявить патологию прямой и сигмовидной кишки (геморрой, трещины, рак). Исследовать толстую кишку можно с помощью КТ или колоноскопии. Немаловажное значение в постановке диагноза имеет сбор анамнеза.

При каждом заболевании кровотечение имеет свои особенности. Геморрой характеризуется умеренным объемом выделяемой крови. Она алая и выделяется в конце дефекации. Геморроидальные узлы можно выявить визуально. При язве желудка кровь может выделяться вместе с калом. Стул при этом напоминает деготь (черного цвета). При язве возможна рвота с кровью. Сильное кровотечение характерно для патологии вен пищевода и желудка. При инфекционных заболевания (дизентерии, сальмонеллезе) кровь появляется в виде прожилок. Наблюдается интоксикация организма, боли в животе. В этом случае имеется связь с приемом пищи.
8 Лечебная тактика
Лечение зависит от основного заболевания. Если диагностирован геморрой, то лечение в зависимости от стадии может быть консервативным или оперативным.
Консервативная терапия включает нормализацию стула, применение ректальных свечей (при внутреннем геморрое) или мазей (при наружном геморрое). Применяются такие средства, как «Релиф», «Проктозан», «Ультрапрокт», «Постеризан», «Анестезол», «Троксевазин». Для укрепления вен применяется «Детралекс» или «Венарус». При отсутствии эффекта проводится хирургическое лечение (лигирование, коагуляция, геморроидэктомия).
Лечение острых анальных трещин предполагает оптимизацию питания, использование заживляющих мазей, обезболивающих и противовоспалительных свечей, озонотерапию. Для размягчения кала можно принимать вазелиновое масло. Требуется пить много жидкости, исключить из рациона острую, жареную и грубую пищу.
Хронические трещины лечатся хирургическим способом. Широко применяется метод электрокоагуляции. В данной ситуации иссекается рубцовая ткань. Вылечить язвенный колит можно путем соблюдения строгой диеты, применения лекарств (обезболивающих, производных 5-аминосалициловой кислоты, антицитокинов, иммунодепрессантов), физиотерапии. Может потребоваться оперативное лечение. Таким образом, если в кале появилась кровь, идите к врачу, так как причина кровотечения может быть очень серьезной. Успех лечения во многом зависит от своевременности диагностики.
И немного о секретах.
Если вы когда-нибудь пытались вылечить ГЕМОРРОЙ, если да, то наверняка столкнулись со следующими трудностями:
- медикаментозное лечение, назначаемое врачами, просто не работает;
- препараты заместительной терапии, попадающие в организм извне помогают только на время приема;
- ПОБОЧНЫЕ ДЕЙСТВИЯ ПРИ ПРИЕМЕ ТАБЛЕТОК;
А теперь ответьте на вопрос: Вас это устраивает? Правильно — пора с этим кончать! Согласны? Не сливайте деньги на бесполезное лечение и не тратьте время? Имено поэтому мы решили опубликовать ссылку на очень интересную статью по лечению геморроя в домашних условиях без операции. Способ проверенный и рекомендованный другими нашими читателями Вот рецепт!
https://www.facebook.com/app_scoped_user_id/526208950868114/ Ольга Королева
Причина выделения крови из заднего прохода является признаком некоторых заболеваний связанных с прямой кишкой. Часто мне приходится встречать людей страдающих гемороем и полипом прямой кишки. Для того, чтобы остановить кровотечения можно пить настой из крапивы двухдомной и полыни. Ни в коем разе не употреблять в пищу острые блюда и специи.
https://vk.com/id331052491 Светлана Арн
«Релиф», что в суппозиториях, что в виде мази, только на время убирает симптомы при геморрое, но никак не лечит его. Действует по принципу обезболивающего — на время приглушаем боль, симптомы, но болячка так и остается жить в нашем организме. Поэтому зачем его вообще рекламируют, как средство при лечении, которое якобы избавляет от проблем с геморроем, вообще не понимаю.
Источники: https://zhenskoe-mnenie.ru/themes/health/krov-iz-zadnego-prokhoda-prichiny-i-simptomy-kak-vylechit-zabolevaniia-pri-kotorykh-vydeliaetsia-krov-iz-zadnego-prokhoda/, https://zdravotvet.ru/prichiny-krovotecheniya-iz-zadnego-proxoda-chto-delat-pri-poyavlenii-krovi-iz-pryamoj-kishki/, https://gastri.ru/krov-iz-zadnego-proxoda.html
hemor.ru
Кровяные выделения из заднего прохода
Кровь из заднего прохода — это не самостоятельное заболевание, а симптом. Кровянистые выделения из заднего прохода могут наблюдаться при следующих заболеваниях:
- геморрое в стадию обострения;
- трещинах прямой кишки;
- колоректальном раке;
- болезни Крона;
- не специфическом язвенном колите;
- тромбофлебите вен селезенки;
- язве 12-й кишки;
- сальмонеллезе;
- дизентерии;
- брюшном тифе;
- вирусных заболеваниях (энтеровирусной инфекции. ротавирусной инфекции);
- паразитарных заболеваниях;
- геморрагической лихорадке.
Данная патология может развиваться как у мужчин, так и у женщин. Чаще всего кровотечение из прямой кишки выявляется в зрелом возрасте. Все вышеперечисленные заболевания формируются при наличии определенных факторов. Они включают в себя запоры, неправильное питание, отягощенную наследственность, гиподинамию, инфицирование кишечника бактериями и вирусами, употребление алкоголя, контакт с канцерогенными веществами, употребление некачественной пищи и воды.
Реже кровь из заднего прохода является симптомом лейкемии, тромбоза брыжеечных вен, инфекций, передающихся половым путем, туберкулезной инфекции. В большинстве случаев кровь появляется при испражнении. Она может быть перемешана с калом, выделяться до или после дефекации или же кровь находится поверх каловых масс. Причины кровотечения из заднего прохода могут быть установлены только после лабораторного и инструментального исследования.
2 Геморрой
Кровь из заднего прохода нередко обусловлена геморроем. Данная патология развивается вследствие нарушения оттока венозной крови. На фоне этого вены в области прямой кишки теряют эластичность, становятся извитыми и расширенными. При геморрое формируются геморроидальные узлы. Заболевание протекает в несколько стадий. На ранних стадиях узлы не выходят из анального отверстия наружу (внутренний геморрой). При прогрессировании заболевания узлы около анального отверстия можно обнаружить визуально. Предрасполагающими факторами развития геморроя являются:
- погрешности в питании;
- сидячая работа;
- гиподинамия;
- застой крови в малом тазу;
- лишний вес;
- частые запоры;
- тяжелая физическая работа;
- стресс.

Очень часто геморрой сочетается с анальными трещинами. Кровь из заднего прохода при геморрое беспокоит больного только в период обострения заболевания. При геморрое из заднего прохода идет кровь алая. Она выделяется в момент опорожнения кишечника или после него. Чаще всего кровь обнаруживается не в самом стуле, а на его поверхности. Объем крови небольшой. Реже в кале обнаруживаются сгустки крови. При частых кровотечениях возможно развитие анемии. Дополнительные симптомы заболевания включают в себя ощущение инородного тела в заднем проходе, зуд, запор, боли во время дефекации.
3 Анальные трещины
Причина может крыться в повреждении слизистой прямой кишки. Анальные трещины наряду с геморроем являются наиболее частой патологией прямой кишки. Кровотечение из заднего прохода встречается как при острых, так и при хронических трещинах. Трещиной называется продольный дефект слизистой заднего прохода. В большинстве случаев его величина составляет несколько сантиметров. Данная патология кишечника чаще всего обнаруживается у женщин в молодом возрасте (20-40 лет). Причины образования трещин различны. Основными этиологическими факторами являются:

Основными симптомами заболевания являются: болевой синдром, кровь с заднего прохода, нарушение стула (запор). Боль беспокоит в начале дефекации. Кровь выделяется в небольшом количестве. Она алого цвета. Чаще кровь обнаруживается в виде прожилок в каловых массах. Иногда кровь может появляться на нижнем белье. При отсутствии лечения острая трещина становится хронической через 3-4 недели. От хронического дефекта намного сложнее избавиться. В данной ситуации основной метод лечения хирургический.
4 Рак прямой кишки
Кровотечение из прямой кишки может указывать на наличие злокачественной опухоли (рака).

Раком прямой кишки называется злокачественная опухоль, которая образуется в конечном отделе толстого кишечника. Очень часто это грозное заболевание протекает под маской геморроя. В общей структуре опухолей желудка и кишечника рак прямой кишки занимает одну из лидирующих позиций. На его долю приходится до 45% всех новообразований органов ЖКТ. В настоящее время имеется тенденция к быстрому роста уровня заболеваемости. Каждый год выявляется более полумиллиона новых случаев этого заболевания. Нередко рак диагностируется уже на поздних стадиях, когда лечение малоэффективно.
СОВЕТ ОТ ГЛАВНОГО ГАСТРОЭНТЕРОЛОГА
Коротов С.В: «Я могу порекомендовать лишь одно средство для быстрого лечения Язвы и Гастрита, которое теперь рекомендуется и Минздравом. » Читать отзывы >>
Точная причина развития заболевания не известно. К предрасполагающим факторам относятся: нехватка в рационе клетчатки и пищевых волокон, употребление мяса в большом количестве, гиподинамия, контакт с канцерогенными веществами (индолом, скатолом), отягощенная наследственность, наличие полипов, инфицирование организма вирусом папилломы человека, курение, алкоголизм. Больные могут предъявлять жалобы на:
- появление крови в кале;
- задержку стула;
- выделение из заднего прохода гноя или слизи;
- частые позывы в туалет;
- недержание кала;
- тошноту;
- рвоту;
- вздутие живота;
- боли;
- общее недомогание;
- снижение массы тела.
Основной признак — кровотечение из прямой кишки. Кровь определяется в кале. Нередко она перемешана с ним, что является ценным диагностическим признаком. Реже кровь выделяется до дефекации. Почему идет кровь при раке прямой кишки? Появление этого симптома связано с повреждением слизистой кишки калом в месте расположения опухоли.
5 Болезнь Крона
У мужчин и женщин кровотечение из ануса может быть признаком болезни Крона. Если геморрой обусловлен патологией венозного аппарата кишки, то в данной ситуации поражается слизистая оболочка и подслизистая основа органов ЖКТ. Воспаление может затрагивать любой отдел. Болезнь Крона протекает в хронической форме. Чаще всего в процесс вовлекается подвздошная кишка. Симптомы заболевания часто выявляются в молодом возрасте (от 15 лет). Курение, частое употребление спиртных напитков, генетическая предрасположенность, повышенный аллергический фон — все это факторы риска развития болезни Крона.
Заболевание проявляется следующими признаками:
- появлением крови в кале или обильным кровотечением;
- болью в различных отделах живота;
- диареей;
- нарушением сна.
При данной патологии нередко образуются язвы. Если язва кровоточит, в кале появляется кровь. Она может быть ярко-алого цвета или более темного в виде сгустков. Часто заболевание развивается у детей. При этом возможно отставание ребенка в физическом и половом развитии. Болезнь Крона опасна тем, что на фоне язвенных дефектов могут формироваться абсцессы, свищи. Кроме того, часто выявляются внекишечные симптомы заболевания.
6 Язвенный колит
Причиной того, что идет кровь из заднего прохода, бывает не только геморрой, трещины, рак и болезнь Крона, но и такое распространенное заболевание, как язвенный колит. При не специфическом язвенном колите страдает только слизистая толстого кишечника. В группу риска входят лица от 20 до 40 и от 60 до 70 лет. В развитии заболевания принимают участие следующие факторы: аутоиммунные нарушения, различные патогенные бактерии, генетическая предрасположенность, фактор некроза опухоли. Заболевание протекает с периодами ремиссии и обострения.

Кровотечение из заднего прохода является одним из самых частых симптомов в фазу обострения. Кровотечения возникают спонтанно во время прохождения кала по пораженному участку кишки. Кровь в данной ситуации обнаруживается на поверхности каловых масс. Чаще всего она алого цвета. Она не перемешана с калом. Нередко вместе с кровью в кале появляются другие патологические примеси (гной, слизь). Другими признаками язвенного колита являются: диарея, снижение веса, боль внизу живота, вздутие, незначительное повышение температуры тела, слабость, поражение глаз, миалгия.
7 Диагностические мероприятия
Перед тем, как лечить больного, требуется выявить причину кровотечения. Если идет кровь из заднего прохода, необходимо посетить врача. Это может быть общий хирург, терапевт или колопроктолог. Диагностика включает в себя:
- опрос больного;
- общий осмотр;
- пальпацию живота;
- проведение пальцевого ректального исследования;
- аноскопию;
- колоноскопию;
- ректороманоскопию;
- ФГДС;
- КТ или МРТ;
- ирригоскопию;
- исследование крови и мочи;
- анализ кала на скрытую кровь;
- анализ кала на наличие яиц гельминтов.
При необходимости (для исключения рака) может браться фрагмент тканей для гистологического исследования. С помощью ФГДС можно выявить язву желудка или 12-кишки. При этих заболеваниях также может выделяться кровь, но она свернувшаяся и имеет темный цвет. С помощью ректороманоскопии можно выявить патологию прямой и сигмовидной кишки (геморрой, трещины, рак). Исследовать толстую кишку можно с помощью КТ или колоноскопии. Немаловажное значение в постановке диагноза имеет сбор анамнеза.

При каждом заболевании кровотечение имеет свои особенности. Геморрой характеризуется умеренным объемом выделяемой крови. Она алая и выделяется в конце дефекации. Геморроидальные узлы можно выявить визуально. При язве желудка кровь может выделяться вместе с калом. Стул при этом напоминает деготь (черного цвета). При язве возможна рвота с кровью. Сильное кровотечение характерно для патологии вен пищевода и желудка. При инфекционных заболевания (дизентерии, сальмонеллезе) кровь появляется в виде прожилок. Наблюдается интоксикация организма, боли в животе. В этом случае имеется связь с приемом пищи.
8 Лечебная тактика
Лечение зависит от основного заболевания. Если диагностирован геморрой, то лечение в зависимости от стадии может быть консервативным или оперативным.
Консервативная терапия включает нормализацию стула, применение ректальных свечей (при внутреннем геморрое) или мазей (при наружном геморрое). Применяются такие средства, как «Релиф», «Проктозан», «Ультрапрокт», «Постеризан», «Анестезол», «Троксевазин». Для укрепления вен применяется «Детралекс» или «Венарус». При отсутствии эффекта проводится хирургическое лечение (лигирование, коагуляция, геморроидэктомия).
Лечение острых анальных трещин предполагает оптимизацию питания, использование заживляющих мазей, обезболивающих и противовоспалительных свечей, озонотерапию. Для размягчения кала можно принимать вазелиновое масло. Требуется пить много жидкости, исключить из рациона острую, жареную и грубую пищу.
Хронические трещины лечатся хирургическим способом. Широко применяется метод электрокоагуляции. В данной ситуации иссекается рубцовая ткань. Вылечить язвенный колит можно путем соблюдения строгой диеты, применения лекарств (обезболивающих, производных 5-аминосалициловой кислоты, антицитокинов, иммунодепрессантов), физиотерапии. Может потребоваться оперативное лечение. Таким образом, если в кале появилась кровь, идите к врачу, так как причина кровотечения может быть очень серьезной. Успех лечения во многом зависит от своевременности диагностики.
И немного о секретах.
Если вы когда-нибудь пытались вылечить ГЕМОРРОЙ, если да, то наверняка столкнулись со следующими трудностями:
- медикаментозное лечение, назначаемое врачами, просто не работает;
- препараты заместительной терапии, попадающие в организм извне помогают только на время приема;
- ПОБОЧНЫЕ ДЕЙСТВИЯ ПРИ ПРИЕМЕ ТАБЛЕТОК;
А теперь ответьте на вопрос: Вас это устраивает? Правильно — пора с этим кончать! Согласны? Не сливайте деньги на бесполезное лечение и не тратьте время? Имено поэтому мы решили опубликовать ссылку на очень интересную статью по лечению геморроя в домашних условиях без операции. Способ проверенный и рекомендованный другими нашими читателями Вот рецепт!
https://www.facebook.com/app_scoped_user_id/526208950868114/ Ольга Королева
Причина выделения крови из заднего прохода является признаком некоторых заболеваний связанных с прямой кишкой. Часто мне приходится встречать людей страдающих гемороем и полипом прямой кишки. Для того, чтобы остановить кровотечения можно пить настой из крапивы двухдомной и полыни. Ни в коем разе не употреблять в пищу острые блюда и специи.
https://vk.com/id331052491 Светлана Арн
«Релиф», что в суппозиториях, что в виде мази, только на время убирает симптомы при геморрое, но никак не лечит его. Действует по принципу обезболивающего — на время приглушаем боль, симптомы, но болячка так и остается жить в нашем организме. Поэтому зачем его вообще рекламируют, как средство при лечении, которое якобы избавляет от проблем с геморроем, вообще не понимаю.
Причины кровотечения из заднего прохода, что делать при появлении крови из прямой кишки
Кровь, выделяющаяся из анального отверстия — это симптом, редко остающийся незамеченным. Даже небольшая порция крови, появившаяся однократно, настораживает больного, а обильная кровопотеря может подвергнуть его жизнь опасности.
Причины кровотечения из заднего прохода могут быть незначительными, а могут свидетельствовать о тяжелой патологии внутренних органов.
Когда нужно срочно вызвать скорую помощь?
- если кровотечение обильное и не прекращается
- если кровотечение сопровождается кровавой рвотой
- если кровотечение сопровождается выделением крови из носа, образованием синяков и гематом
- если кровотечение сопровождается ухудшением общего состояния
- если параллельно с кровотечением повышается температура и интенсивные боли в животе
Причины кровотечения из заднего прохода
Заболевания органов пищеварения:
- язва желудка и 12-перстной кишки и эрозивный гастрит
- варикозное расширение вен пищевода при тромбофлебите вены селезенки или при циррозе печени
- опухоли — колоректальный рак
- туберкулез кишечника
- полипы кишечника
- дивертикулез кишечника
- болезнь Крона, неспецифический язвенный колит
- геморрой, трещины заднего прохода
Боли в животе, лихорадка, иногда – высыпания на коже
Воспалительные изменения в анализе крови, часто – выделение возбудителя при анализе кала
Язва желудка и 12-перстной кишки и эрозивный гастрит
Язвенная болезнь, вызываемая бактериями, протекает волнообразно. Периоды относительного благополучия сменяются обострениями. Если язвенный дефект или эрозия при гастрите небольшие, то они могут проявляться лишь «голодными» болями или болью сразу после еды. Со временем язва разрастается в ширину и вглубь, в итоге пробуравливая стенку желудка или кишки. Если повреждается кровеносный сосуд, то может возникнуть обильное и опасное для жизни кровотечение.
Диагностику и одновременно лечение проводят с помощью гастроскопии: язвенный дефект находят и прижигают. После нормализации состояния проводят лечение воспаления в желудке и выведение вредных бактерий.
Геморроем страдает две трети людей старше 45 лет. Причина болезни – варикозное расширение вен прямой аноректальной области. Эти вены могут расширяться снаружи заднего прохода и внутри прямой кишки. Чаще всего эти два варианта сочетаются.
- зуд в заднем проходе
- выделение крови алого цвета при дефекации
- видимое выпадение узлов при натуживании или в покое
- выраженная боль при инфекции и тромбозе узла
Кровотечение при геморрое может быть разной интенсивности: от нескольких капель при дефекации до обильного выделения крови, ухудшающего общее состояние и вызывающего хроническую анемию.
В любом случае диагноз может поставить только проктолог, который проведет пальцевое исследование, ректоскопию или применит другие методы.
- Первым этапом всегда должна быть нормализация стула. Нужно избегать запоров и слишком частых дефекаций. Для этого применяют дробное питание, включают в рацион чернослив, кефир, свеклу и другие овощи с клетчаткой (см. диета при геморрое ). При отсутствии эффекта можно применять легкие слабительные на растительной основе (Мукофальк, Сенаде, пребиотики с действующим веществом Лактулоза, см. все слабительные средства при запорах )
- На начальных стадиях болезни возможно снятие симптомов лекарствами. С целью остановки кровотечения используют ректальные свечи (Натальсид, Проктозан см. свечи от геморроя ). Для снятия болевых ощущений используют обезболивающие препараты (мази от геморроя )
- В случае прогрессирования болезни используют склеротерапию и хирургические методы лечения. Эффект от операций хороший, но риск рецидивов сохраняется (см. наружный геморрой: лечение. внутренний геморрой ).
Анальная трещина
Деликатная проблема трещин заднего прохода встречается в основном у страдающих запорами людей. Задержка стула, твердый стул в сочетании с раздражением аноректальной области мылом и средствами гигиены чревато микроразрывами кожи и слизистой.
В результате каждый поход в туалет превращается в пытку. Боязнь дефекации вызывает психологические запоры, порочный круг замыкается. Главные симптомы анальной трещины: кровь в стуле и ярко выраженные боли при опорожнении кишечника. Врач ставит диагноз после обнаружения трещины в месте перехода слизистой прямой кишки в кожу.
Лечение анальной трещины
- Нормализация стула. Лучший способ – диета, богатая клетчаткой, с достаточным количеством жидкости. В некоторых случаях рекомендуются растительные слабительные.
- Применение мазей с нитроглицерином или блокаторов кальциевых каналов
- Блокада (обезболивание) для разрыва порочного круга. После исчезновения боли стул нормализуется, трещина заживает.
- Хирургическая коррекция сфинктера (устранение его спазма)
Воспалительные заболевания кишечника — неспецифический язвенный колит и болезнь Крона
Два этих заболевания очень схожи между собой, носят хронический характер и проявляются воспалением, язвами и нарушением функции кишечника.
Проявления НЯК и болезни Крона
- боль (чаще по всему животу или слева внизу)
- многократный жидкий стул при НЯК и запоры при болезни Крона
- выделения крови с калом (от капли до массивных кровотечений), иногда с примесью гноя
- внекишечные проявления: артриты, дерматиты, заболевания печени
При подтверждении одного из этих заболеваний с помощью колоноскопии и биопсии необходимо начать лечение. Обе болезни, а особенно неспецифический язвенный колит. могут приводить к образованию злокачественных опухолей. Помимо этого язвы могут разрастаться и вызывать разрыв стенки кишечника, кровотечение и перитонит, что несет прямую угрозу для жизни.
Основным компонентом лечения заболеваний является преднизолон. Он снимает воспаление и блокирует атаку собственных иммунных клеток на кишечник. В дополнении к нему применяют диету, обезболивающие, антидиарейные средства. При обширных поражениях кишечника приходиться оперативно удалять часть органа, покрытую язвами. После операции требуется длительная реабилитация и применение гормональных препаратов.
Варикозное расширение вен пищевода
Нарушение кровообращения в печени при циррозе, гепатитах, опухолях и паразитарных болезнях приводят к тому, что давление в остальных венах организма повышается. В том числе и в венах пищевода и желудка. Заболевание долго не дает о себе знать, проявляется обычно на далеко зашедших стадиях.
Проявления варикозно расширенных вен пищевода:
- изжога, отрыжка, тяжесть после еды
- боли в области печени
- кровотечение (рвота алой кровью, при дефекации – стул темного цвета)
Кровотечение обычно возникает после переедания или физической нагрузки. Чаще всего объем крови незначительный, но ее регулярная потеря приводит к анемии. Иногда кровотечение обильное.
- лечение основного заболевания печени
- антациды (для уменьшения изжоги и повреждения пищевода)
- при обильных выделениях – введение специального раздувающегося баллона в пищевод, чтобы остановить кровотечение
- оперативное лечение портальной гипертензии (создание искусственных связей между венами печени)
Полипы кишечника
Полип – разрастание слизистой оболочки кишечника, возвышающееся над его поверхностью. Могут быть случайной патологией, а могут носить наследственный характер (в этом случае обнаруживается сразу несколько разрастаний). Маленькие образования обычно никак не дают о себе знать и случайно обнаруживаются при колоноскопии.
Семейный (наследственный) полипоз проявляется болями в области кишечника, частым стулом и примесью крови в кале. Он особенно опасен высоким процентом перехода полипа в рак (примерно в одной трети случаев)
Лечение полипов кишечника возможно только оперативным путем. Очень важно провести исследование удаленного разрастания, чтобы исключить рак. При семейном диффузном полипозе очень часто полипы появляются снова, поэтому периодически операцию приходится повторять.
Опухоли органов пищеварения
Опухоли желудка и кишечника очень часто проявляют себя впервые именно примесью крови в кале или кровотечением. В зависимости от локализации новообразования будет различаться цвет и количество крови: чем ниже находится источник, тем алее и ярче будут выделения.
При раке кишечника и пищевода кровь имеет темный цвет, часто сопровождаясь кровавой рвотой. Другими симптомами опухолей органов пищеварения являются боль, диарея или запоры, признаки кишечной непроходимости и общие симптомы рака (похудание, слабость, анемия).
Диагностируют опухоли с помощью КТ, МРТ, колоно- и ректоскопии. При своевременной диагностике новообразования поддаются хирургическому удалению и успешно лечатся химиотерапией. Опухоли кишечника, например, развиваются годами и десятилетиями, поэтому имеют хороший прогноз на ранних стадиях. Но к сожалению, онкология на ранних стадиях редко обнаруживаются, только случайно при обследовании по другому поводу, поскольку сначала мутация клеток и рост опухоли протекают бессимптомно, поэтому человек не обращается к врачу своевременно.
Дивертикулез кишечника
Анатомические особенности кишечника и хронические запоры – причина еще одного неприятного заболевания. Дивертикулез кишечника – выпячивание слизистой стенки кишки через ее наружный слой. Представить это можно в виде пузыря, образовавшегося снаружи кишечника. Содержимое этой полости плохо опорожняется. Со временем там возникает воспаление (дивертикулит). Это может осложниться кровотечением, прорастанием кишки и перитонитом.
Признаки начинающегося дивертикулита:
- боли в животе, особенно слева внизу
- кровотечение из заднего прохода
- иногда – повышение температуры
Главной задачей в лечении дивертикулита является снятие воспаления и остановка кровотечения. Очень часто приходится прибегать к операции по удалению части инфицированной кишки. Так как обычно дивертикулы бывают множественные, нужно пройти колоноскопию на предмет обнаружения других выпячиваний.
Кишечные и другие инфекции
Многие инфекционные болезни пагубно сказываются на кишечнике, приводя к образованию язв, эрозий и воспалительным изменениям. Часто при этом возникают кровотечения, порой очень обильные. Так, дизентерия начинается с обильного водянистого стула, а затем появляются редкие дефекации с примесью слизи и крови. Брюшной тиф диагностируется при высокой температуре, характерной сыпи на животе и появлении темного стула из-за кровотечения. Всевозможные геморрагические лихорадки проявляются жаром и кровотечениями во многих органах. Лечение большинства таких инфекция проводится в стационаре с применением антибиотиков, вливанием жидкости для восстановления водного баланса и препаратов, поддерживающих функцию органов.
Заболевания крови
При патологии костного мозга и периферической крови, когда в общем анализе появляется анемия, недостаток иммунных клеток и тромбоцитов, а в пунктате костного мозга есть опухолевые клетки. При заболеваниях крови симптомы делятся на три группы:
- симптомы анемии (бледность, слабость, слабые волосы и ногти, зябкость, чувство нехватки воздуха)
- симптомы недостатка лейкоцитов (частые бактериальные, вирусные и грибковые заболевания)
- симптомы нехватки тромбоцитов (кровотечения из носа, сильное кровотечение из заднего прохода после трудной дефекации, беспричинное появление мелких и крупных синяков, излитие крови в полости суставов и органов)
Причиной таких симптомов является замещение «хороших» кровяных клеток на плохие, опухолевые, то есть бластные. Эти бластные клетки не выполняют необходимые функции. Для устранения всех симптомов необходимо лечение цитостатиками. При сильных кровотечениях часто требуется переливание препаратов крови.
Что делать при кровотечении из заднего прохода?
Если вы обнаружили незначительное количество крови в кале, то необходимо посетить врача-терапевта или проктолога, не откладывая. Если кровотечение обильное, и оно сопровождается ухудшением состояния, то нужно срочно вызвать скорую помощь.
Врач проведет ряд исследований для определения источника кровотечения:
- Ректоскопия – исследование нижних отделов пищеварительного тракта. Можно обнаружить анальные трещины, геморрой и образования в прямой и части сигмовидной кишки
- Колоноскопия – более развернутое эндоскопическое исследование, позволяющее увидеть все изменения в толстой кишке
- Ирригоскопия – обследование с помощью рентгена и контрастного вещества, вводимого в кишечник для получения четкого изображения.
- Гастродуоденоскопия – исследование с помощью эндоскопа желудка и 12-перстной кишки. Часто используют аппарат для взятия биопсии и прижигания язвенных дефектов.
- Лапароскопия и полостная операция – одновременно диагностическая и лечебная процедура, позволяющая полностью осмотреть полость живота, взять на анализ жидкость и провести биопсию подозрительного участка.
При многих заболеваниях врач рекомендует сдать анализ кала на скрытую кровь. Очень часто бывает, что видимого кровотечения нет, но вместе со стулом выделяется микроскопическое количество крови. При положительном результате теста нужно применить вышеперечисленные методов диагностики для обнаружения патологии. Лечение кровотечения заднего прохода напрямую зависит от его источника.
Кровотечение в заднем проходе – далеко не всегда грозный симптом. Но он является абсолютным поводом для обращения к врачу и внимательного отношения к своему здоровью.
Кровь из заднего прохода причины и симптомы. Как вылечить заболевания, при которых выделяется кровь из заднего прохода?

Автор: врач-терапевт Анна Денисова
Кровь из заднего прохода — это состояние, при котором вероятнее всего развивается серьезное заболевание.
Даже если спустя несколько дней кровь прекратит выделяться, это не означает, что заболевание прошло само и не требуется его лечить. Симптомы обязательно проявятся вновь, поэтому нельзя пускать все на самотек.
Кровь из заднего прохода: причины
Можно выделить главные причины, по которым из заднего прохода выступает кровь.
Патология развивается из-за того, что происходит варикозное расширение вен. Кровь выделяется сразу после опорожнения, увидеть ее можно на нижнем белье или туалетной бумаге.
Все дело в том, что каловые массы повреждают геморроидальные шишки. Даже не смотря на то, что больной испытывает испуг при виде крови, болезненных ощущений он не ощущает.
В прямой кишке трещины
Возникнуть дефект прямой кишки может потому, что каловые массы слишком плотные. При дефекации или непосредственно после этого происходит выделение алой крови, при этом, человек ощущает сильную, резкую боль. Часто при выполнении тяжелой работы или в момент поднятия тяжести, может выделяться кровь. Предположить, что действительно имеется трещина, можно в том случае, если кровотечение и боль есть, а геморроидальные шишки отсутствуют. Кровотечение и в этом и в предыдущем случае не смешивается с каловыми массами. Слизь полностью отсутствует.
Полипы в кишечнике
Полипы — это доброкачественные образования, растут они на коже или на широком основании. На протяжении длительного времени полипы могут ни как себя не проявлять, в исключительных случаях у больного наблюдается запор. Главная опасность таких образований заключается в том, что они могут перерасти в злокачественную опухоль. Верхняя поверхность может слегка кровоточить, причем размер повреждения зависит от того, каков размер образования.
В толстой кишке рак
В начале развития заболевания пациенты ощущают незначительный дискомфорт, частота позывов на дефекацию учащается, с заднего прохода выделяется слизь. Чем запущеннее стадия заболевания, тем больше выделений крови, больного беспокоят частые запоры, в копчике сильная боль. Пациент может самостоятельно заподозрить, что у него развивается опухоль, по выделениям коричневого цвета, которые смешиваются с фекалиями.
При развитии такого состояния на стенках кишечника образуются небольшие мешочки или выпячивания, как их называют многие. Врачи отмечают, что патология развивается из-за того, что стенки кишечника ослаблены. Дивертикулы могут протекать бессимптомно, но только до тех пор, пока не возникнет воспалительный процесс.
По мере того, как человек стареет, отмечается хрупкость сосудов. В толще слизистой кишечника могут слегка увеличиваться кровеносные сосуды. Из заднего прохода выделяется кровь, при этом нет болезненного ощущения. Однако кровотечение из заднего прохода может длиться достаточно долго.
Существует несколько симптомов по которым можно определить развитие инфекций: стул жидкий, с небольшими примесями крови, тошнота и рвота, температура тела повышается. Причин развития подобного состояния много, самые распространенные — амебиаз, дизентерия.
Кровь из заднего прохода причины: диагностика
Выделяют несколько случаев, когда ни в коем случае нельзя оттягивать визит к специалисту, так как результат может оказаться плачевным. Если из анального отверстия идет кровь в большом количестве, на протяжении длительного времени, обязательно вызовите скорую помощь. Еще одни симптомы, на которые также стоит обратить внимание и быстро среагировать — рвота, боль в желудке, головокружение.
Даже если выделения крови вам кажутся незначительные, все равно посетите врача. Подобными проблемами занимается врач-проктолог. Для того чтобы выявить точную причину развития подобного состояния необходимо провести полное обследование.
Итак, пациентам проводят следующие исследования:
Благодаря ректоскопии можно полностью исследовать всю нижнюю часть кишечника. Исследование позволяет выявить наличие анальных трещин, геморроя и прочих заболеваний.
Колоноскопия — дает полную информацию о состоянии толстого кишечника по всей его длине.
Лапароскопия — проводится полное исследование кишечника и желудка.
Помимо исследований перечисленных выше, потребуется сдать анализы, которые также помогут выявить причину кровотечения из заднего прохода.
Кровь из заднего прохода: лечение
При появлении крови из заднего прохода даже в незначительном количестве, необходимо как можно скорее посетить медицинское учреждение. Специалист проведет полную диагностику, возьмет необходимые анализы, и только после этого назначит соответствующее лечение. Терапия будет зависеть от того, что послужило развитию подобного состояния.
Для лечения анальной трещины необходимо нормализовать работу желудочно-кишечного тракта, для того чтобы каловые массы были нормальной консистенции и не раздражали задний проход. Достичь этого можно употребляя в пищу продукты с большим содержанием клетчатки. Также врачи утверждают, что необходимо пить как можно больше жидкости. В запущенных случаях необходимо принимать слабительные препараты. Помимо всего вышеперечисленного, рекомендуется использовать мази, для того чтобы трещины в анальном отверстии зажили как можно быстрее.
Дивертикулез – борьба с заболеванием основана на устранении воспалительного процесса, в результате которого в прямой кишке возникают кровотечения. Если после лечения лекарственными препаратами нет положительного результата, необходимо провести операционное вмешательство.
Полипы – избавиться от образований можно только с помощью хирургической операции. Но в том случае, если заболевание передается по наследству, вероятность того, что спустя некоторое время они возникнут вновь, высока.
Избавиться от опухоли можно исключительно путем операции. Чем раньше пациент обратился в медицинское учреждение, тем меньше серьезных последствий будет в итоге. Все дело в том, что на ранней стадии развития заболевании оно легко поддается лечению, независимо от того, злокачественная опухоль или нет.
При развитии варикозного расширения вен действия врача будут направлены одновременно в несколько направлениях:
1. Необходимо принимать препараты, для того чтобы работа печени нормализовалась.
2. При появлении изжоги ее необходимо устранять.
3. После возникновения сильного кровотечения необходимо воспользоваться специальными баллонами, после введения их в пищевод они будут надуваться. После нескольких таких процедур удастся избавиться от кровотечения.
Геморрой – после возникновения заболевания кровь выделяется достаточно редко, именно поэтому бороться с заболеванием можно с помощью лекарственных препаратов.
Благодаря местному лечению можно снять воспалительный процесс, а значит кровотечение остановится. Для того чтобы снять боль, применяются мази.
Кровь из заднего прохода: народные средства
Избавиться от кровотечения можно не только лекарственными препаратами, но и народными средствами. Но возможность их применения необходимо предварительно обсудить со своим лечащим врачом.
При геморрое снять воспаление и устранить кровотечение можно при помощи травяной мази. Для того чтобы ее приготовить возьмите в равных количествах следующие лекарственные травы: водяной перец, кору дуба, льнянку обыкновенную. Все смешайте и добавьте свиное сало. Затем емкость ставится на медленный огонь и варится в течение 12 часов, но постоянно помешивайте ее. Готовую мазь необходимо процедить. Средство нанесите на ватный тампон, после чего аккуратно введите его в задний проход, оставьте там, на 4 часа.
Хорошими противовоспалительными и кровоостанавливающими свойствами обладает следующий сбор. Для того чтобы его приготовить возьмите следующие лекарственные травы: тысячелистник, пижму, почки от черного тополя, девясил, анис. Предварительно высушите каждое растение и мелко измельчите. От общего сбора отделите одну столовую ложку, залейте одним литром кипятка, поставьте настаиваться на 20 минут. Затем три раза в день пейте лекарство, по 1/3 стакана.
Кровь из заднего прохода: профилактика
Для того чтобы избежать таких неприятных заболеваний, как геморрой, опухоль и прочее, необходимо соблюдать основные правила профилактики:
1. Избегайте запоров, не нужно часто пользоваться слабительными препаратами и клизмами, достаточно правильно питаться.
2. Каждый день перед сном проводите минут 10 в прохладной воде, это позволит улучшить кровообращение. В воду можно добавлять лекарственные настойки из трав.
3. Следите за своим весом.
4. Следите за личной гигиеной. Каждый раз, после того как кишечник опорожнился, подмывайте задний проход, делать это можно даже гигиеническими салфетками.
5. Не стоит поднимать слишком тяжелые предметы. При наличии заболеваний в заднем проходе может произойти выпадение прямой кишки, а тяжесть только даст толчок этому.
6. Двигайтесь как можно больше. Если у вас сидячая работа и без этого просто ни как, приобретите твердый стул. Сидя на мягком предмете вероятность появления геморроя высока.
7. Занимайтесь спортом, плаванием, гимнастикой.
8. Приобретайте умеренно обтягивающую одежду, от плотно прилегающих джинсов и брюк откажитесь.
9. Старайтесь не находиться в бане долго.
Относитесь внимательно к своему здоровью, при возникновении даже незначительного дискомфорта обращайтесь в медицинское учреждение.
© 2012—2017 «Женское мнение». При копировании материалов — ссылка на первоисточник обязательна! Контактная информация:
Главный редактор портала: Екатерина Данилова
Электронная почта: zhenskoe-mnenie@mail.ruТелефон редакции: +7 (926) 927 28 54Адрес редакции: ул. Сущевская д. 21Информация о размещении рекламыИсточники: https://gastri.ru/krov-iz-zadnego-proxoda.html, https://zdravotvet.ru/prichiny-krovotecheniya-iz-zadnego-proxoda-chto-delat-pri-poyavlenii-krovi-iz-pryamoj-kishki/, https://zhenskoe-mnenie.ru/themes/health/krov-iz-zadnego-prokhoda-prichiny-i-simptomy-kak-vylechit-zabolevaniia-pri-kotorykh-vydeliaetsia-krov-iz-zadnego-prokhoda/
hemor.ru
Кровотечение из заднего прохода: причины и лечение
Причина кровотечения из заднего прохода довольно разнообразны. Чаще всего кровотечение из заднего прохода является признаком заболеваний или повреждений нижнего отдела кишечника, толстой кишки. Но к такому симптому могут приводить и иные болезни, в том числе не связанные с желудочно-кишечным трактом. Почему может наблюдаться скудное или обильное кровотечение из анального отверстия, в каких случаях оно сопровождается болями и к какому врачу необходимо обращаться за диагностикой и терапией?
Когда выделение крови из заднего прохода – повод для срочного обращения к врачу?
В абсолютном большинстве случаев наличие включений крови в кале или выделение ее из анального отверстия, обнаружение следов на нижнем белье, гигиенических средствах должно становиться поводом для обследования у специалистов. Анальное кровотечение может указывать на множество заболеваний и патологий, начиная с практически безобидных трещин слизистой и заканчивая раком кишечника, лейкозом и иными угрожающими жизни болезнями.
Однако есть ряд характеристик кровотечения, при которых экстренная помощь жизненно необходима. Вызов бригады Скорой помощи или немедленная госпитализация должны сопровождать следующие проявления:
- если при кровотечении наблюдается также повышение температуры тела, выраженная боль в области брюшины;
- когда выделение крови из ануса сопровождается признаками общего ухудшения самочувствия, спутанностью или нарушениями сознания, значительной слабостью и т. д.;
- когда кровотечение из ануса – не единственное, и к нему присоединяются подкожные кровоизлияния (гематомы, возникающие без предварительных травм), носовые кровотечения;
- при обильном и длительном кровотечении, угрожающим существенной кровопотерей;
- если анальное кровотечение сочетается с тошнотой и рвотой, в рвотных массах также обнаруживаются включения крови.
Все перечисленные симптомокомплексы являются признаками угрожающих здоровью и жизни состояний, возникающих по причине травм, патологий, инфекционных и соматических заболеваний в острой стадии. Самостоятельное лечение или ожидание посещения врача в клинике в таких случаях недопустимо.
Признаком каких заболеваний может быть выделение крови из ануса?
Выделение крови из анального отверстия – поливариативный симптом, сопровождающий множество заболеваний. При соборе анамнеза специалист будет в первую очередь ориентироваться на то, выделяется ли кровь из заднего прохода без боли или с болевыми ощущениями различного характера, на время появления крови и ее цвет: алая кровь из заднего прохода при дефекации трактуется как симптом иначе, чем скрытое кровотечение в верхних отделах кишечника или желудке, проявляющееся не алой, а темно-коричневой, практически черной кровью, часто определяемой только при анализе кала.
Значение имеет также пол пациента: хотя причины кровянистых выделений из заднего прохода у мужчин и женщин одинаковы, в период гестации и после родов женщины чаще испытывают последствия варикозного расширения вен нижних отделов кишечника, застоя кровоснабжения в органах малого таза и последствий родоразрешения.
Распространенные причины выделения крови:
| Болезни желудочно-кишечного тракта | Инфекционные, паразитарные заболевания | Заболевания крови и органов кроветворящей системы |
| гемморой разных стадий, трещина слизистой, травма области заднего прохода | осложненные энтеровирусные, ротавирусные инфекции; | лейкемия, лейкозы; |
| эрозивная форма гастрита, кровоточивость при язве на слизистой желудка, поверхности двенадцатиперстной кишки; | дизентерия, брюшная форма тифа; | тромбы в сосудах брызжейки и т. д. |
| варикозы вен пищевода; | гемморагическая лихорадка различного генеза; | |
| осложнения цирроза печени; | сальмонеллез; | |
| опухолевые образования в органах пищеварения, полипы кишечника; | поражения кишечника половыми инфекциями (при сифилисе, гонорее); | |
| проявление болезни Крона, неспецифического язвенного колита; | повреждения слизистой кишечника вирусом герпеса; | |
| туберкулезные поражения кишечника. | паразитозы, сопровождающиеся глистными инвазиями в стенки кишечника. |
Основы дифференциальной диагностики болезней ЖКТ, сопровождающихся кровотечением из анального отверстия
Соматические и инфекционные заболевания органов пищеварения, особенно в острой стадии, выражаются симптомокомплексом, в котором может отмечаться также кровотечение из заднего прохода при испражнении, натуживании или самопроизвольное. Первичную дифференциальную диагностику проводят, учитывая следующие особенности и признаки болезней:
От отсутствия симптоматики до болей в области живота, слабости, общего недомогания, снижения массы тела
| Заболевание/ симптомы | Цветовые, количественные характеристики включений крови | Нарушения процесса дефекации | Иная симптоматика |
| Варикозное расширение вен нижнего отдела кишечника с геморроем | Цвет крови алый, количества незначительны | Затрудненная дефекация, запоры (необязательный симптом) | Ощущения зуда, боли в области ануса во время и после дефекации |
| Трещины слизистой заднего прохода | Алая кровь в небольших количествах | Запоры | Острая, быстро проходящая после дефекации боль в анусе |
| Прободение язвы желудка, кишечника | Количества варьируются от небольшого до выраженного, цвет темный | В неостром состоянии без изменений, при выраженном кровотечении отмечается разжижение каловых масс | Характерные болевые ощущения в области желудка, брюшины |
| Опухолевые образования, полипы кишечника | Чаще всего объем крови значительный, цвет темно-коричневый | На поздних стадиях – невозможность дефекации из-непроходимости кишечника, возможно ощущение ложных позывов к дефекации | |
| Нарушение целостности вен пищевода | Незначительное количество на начальной и развивающейся стадии болезни, цвет зависит от месторасположения пораженного отдела кишечника | Разжижение стула | Ощущение изжоги, тяжести, дискомфорта в области подреберья |
| Инфекционные, паразитарные заболевания | Небольшое количество крови, чаще темного цвета | В бльшинстве случаев разжижение стула | В зависимости от инфекционного агента или типа паразита |
| Симптом болезни Крона, язвенный колит | Постоянные незначительные включения крови в каловых массах | Неустойчивый стул | Болевые ощущения, дерматит и т. п. |
Проявления геморроя
Заболевание в большинстве случаев отмечается у взрослых с учащением в старшем возрастном периоде (от 45-50 лет) и в период вынашивания ребенка и после родоразрешения. Процесс беременности сопровождается изменением гормонального фона организма, приводящего к изменениям эластичности стенок сосудов, что, в сочетании с повышенным давлением растущей матки на вены кишечника, нарушениями пищеварения и функции опорожнения кишечника приводит к варикозному расширению вен в стенках прямой кишки.
Дебют заболевания чаще всего отмечается в послеродовый период, когда излишнее давление на вены в потуговый период приводит к появлению геморроидальных узлов и трещин, а отсутствие дефекации в первые дни усугубляет проблему при последующих запорах.
Заболевание выражается в варикозе вен нижнего отдела кишечника, что может сопровождаться кровотечением во время дефекации, болевыми ощущениями, зудом в области анального отверстия, ощущением тяжести, дискомфорта и т. д. Первая стадия болезни может протекать бессимптомно, сопровождаться незначительным дискомфортом в процессе дефекации. На самой тяжелой стадии геморрой может сопровождаться постоянными кровотечениями, болью, хронической анемией и требовать оперативных методов лечения.
Объем выделяемой крови зависит от степени заболевания и особенностей его проявления: чаще всего количественные показатели кровоточивости незначительны, однако на поздних этапах кровотечение может быть выраженным, приводить к анемии, ухудшению общего состояния. Лечение проводится проктологом, в большинстве случаев достаточно консервативных методов.
Анальные трещины
Появление микротрещины на коже или слизистой аноректальной области в большинстве случаев вызывается дисфункциями стула, запорами, приводящими к повреждениям поверхностей. Диагностика проводится на основе сбора анамнеза, в котором присутствуют наличие крови в кале и острая боль при дефекации, а также осмотра, позволяющего выявить трещину.
Терапия основывается на нормализации дефекации, применении обеззараживающих, обезболивающих, способствующих регенерации поверхности и расслаблению мышц сфинктера препаратов.
Основой терапии является улучшение процессов пищеварения, изменение рациона питания, провоцирующего запоры, регулярная гигиена области заднего прохода. Без данных направлений лечения медикаментозные средства будут иметь характер временной терапии, рецидивы заболевания при дисфункциях кишечника практически неизбежны. Травмы аноректальной области, не сопровождающиеся запорами, излечиваются при помощи регулярных гигиенических процедур, назначения регенерирующих и антисептических препаратов.
Болезни кишечника воспалительного характера
Течение неспецифического язвенного колита и болезни Крона имеют схожую симптоматику: боли в области живота, нарушения стула, примесь крови в каловых массах (от незначительной до обширных кровотечений), дополнительные системные заболевания (артрит, дерматит, печеночные дисфункции).
Данные болезни без систематической терапии приводят к образованию опухолей кишечника, изъязвлению слизистой поверхности, разрыву отделов кишки. Терапия преимущественно консервативная, с применением гормональных средств, подавляющих аутоагрессию иммунных клеток, анальгетиков, средств для нормализации стула и пищеварения.
Кровотечение при кишечных и системных инфекционных заболеваниях
Болезни инфекционной этиологии также могут проявляться кровотечением из анального отверстия как у взрослых, так и у детей. К распространенным причинам относят выраженное течение энтеровирусной и ротавирусной инфекций, сопровождающихся раздражением кишечника, эрозивными повреждениями его внутренней поверхности, что приводит к выделению крови как с калом, так и без него.
Брюшной тиф, дизентерия, геморрагические лихорадки различного генеза, сопровождающиеся нарушениями формулы крови и массивными внутренними кровотечениями, также приводят к появлению крови из заднего прохода и требуют срочной терапии в условиях стационара. Высокая летальность при данных заболеваниях обязывает к обращению в клинику при первом подозрении на возможность заражения или наличии соответствующей симптоматики.
Глистные инвазии
При чрезмерном размножении паразитов в кишечнике ими нарушается целостность слизистой, что приводит к кровоточивости травмированной поверхности, может выражаться в хронической анемии и общем угнетении показателей здоровья. Паразитозы сопровождаются снижением иммунитета, аллергическими реакциями, обилием респираторно-вирусных и бактериальных заболеваний, дисфункциями внутренних органов. На стадии появления кровотечения глистные инвазии характеризуются острым этапом, когда больной нуждается в срочной специфической терапии, нередко в условиях стационара.
К какому врачу необходимо обращаться при кровотечении из анального отверстия?
Если включения крови незначительны и не сопровождаются резким ухудшением состояния, симптомами, перечисленными выше и требующими срочной госпитализации, то специалистами первого выбора становятся врач-терапевт и проктолог. При необходимости обследование и диагностику могут проводить также гастроэнтеролог, инфекционист и другие специалисты в зависимости от первичного диагноза.
В некоторых случаях кровотечение не может определяться при визуальном обследовании каловых масс, так как при локализации источника крови в верхних отделах кишечника, в желудке или пищеводе кровь, проходя через все отделы пищеварительного тракта, изменяет цвет на темно-коричневый или черный. При обильном выделении крови это приводит к появлению так называемого дегтеобразного стула: темного цвета, плотной, липкой субстанции. Незначительное кровотечение может обнаруживаться только при анализе кала. Для обследования могут применяться следующие методы:
- ретроскопическое исследование;
- колоноскопическое исследование;
- рентгеноскопия с введением в кишечник контрастного вещества (ирригоскопический метод);
- гастродуоденоскопическое исследование внутренней поверхности желудка и состояния слизистой двенадцатиперстной кишки;
- лапароскопическое исследование может иметь как диагностические, так и терапевтические цели.
Наличие незначительного включения крови в каловых массах при дефекации в большинстве случаев не является признаком опасного заболевания. Однако при отсутствии своевременного и соответствующего лечения, попытках самодиагностики и самостоятельной терапии болезнь будет прогрессировать, переходя на стадии, угрожающие здоровью и жизнедеятельности человека. Данное утверждение относится не только к раковым или инфекционным заболеваниям: геморрой и трещины анального прохода также способны приводить в запущенных случаях к развитию опасных состояний, требующих немедленного вмешательства и оперативной терапии.
med.vesti.ru